Was ist eine individualisierte Neoantigentherapie (INT)? Personalisierte Therapien für Krebspatient:innen
19. Juli 2024
Jeder Krebs ist anders. Das kann die Therapie erschweren. Aus diesem Grund erforscht MSD gemeinsam mit Moderna die individualisierten Neoantigentherapien (INT) – auch bekannt als sogenannte „therapeutische Impfstoffe gegen Krebs“. Das Ziel der INT ist es, bei bereits an Krebs erkrankten Patient:innen das körpereigene Immunsystem so zu aktivieren, dass es bei der Krebsbekämpfung unterstützen kann, um so das Risiko eines Rückfalls zu minimieren.
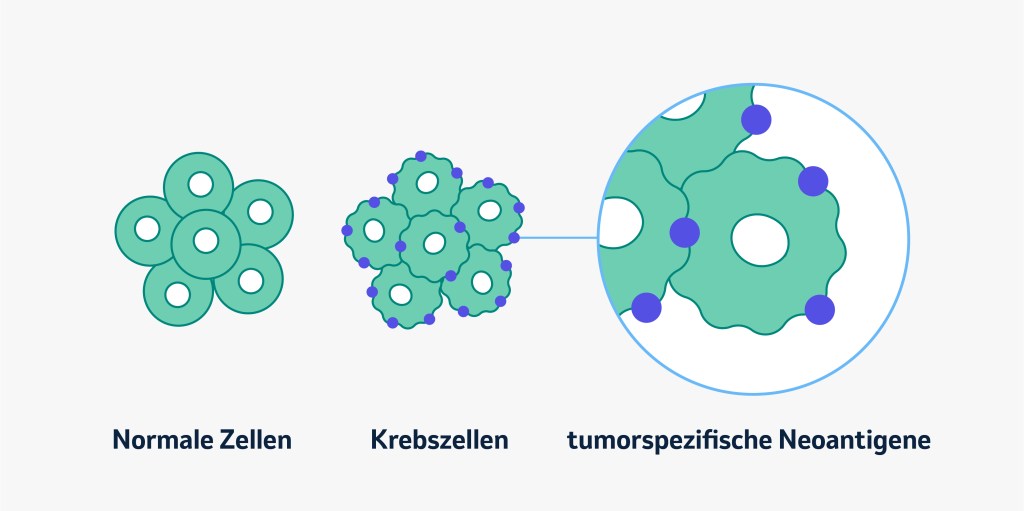
Krebszellen unterscheiden sich von gesunden Zellen u.a. durch die Expression bestimmter Proteine, sogenannter Neoantigene. Die INT soll dem Immunsystem dabei helfen, diese individuellen Neoantigene auf den Krebszellen der Patient:innen zu erkennen und diese dadurch zu zerstören.
Warum ist jede Krebserkrankung einmalig?
Krebs kann entstehen, wenn sich bestimmte Abschnitte der Gene in einer gesunden Zelle verändern und diese sich dann unkontrolliert vermehren und in gesundes Gewebe einwachsen.1 Krebserkrankungen werden oft danach behandelt, in welchem Organ der Tumor entstanden ist und wie weit er sich im Körper ausgebreitet hat. Alle Krebsarten weisen jedoch einzigartige Veränderungen in Form von charakteristischen Mutationen auf. Wie genau sich die Zellen verändern, kann von Patient:in zu Patient:in völlig unterschiedlich sein – auch innerhalb bestimmter Krebsarten. Daher können Patient:innen unterschiedlich auf eine Behandlung ansprechen, obwohl bei ihnen die gleiche Krebsart diagnostiziert wurde und sie mit dem gleichen Medikament behandelt wurden. DNA-Mutationen in Krebszellen führen zu veränderten Proteinen, die als Neoantigene bezeichnet werden und die in gesunden Zellen normalerweise nicht vorkommen. Diese Mutationen machen jede Krebserkrankung einzigartig.
Wie funktioniert die INT?
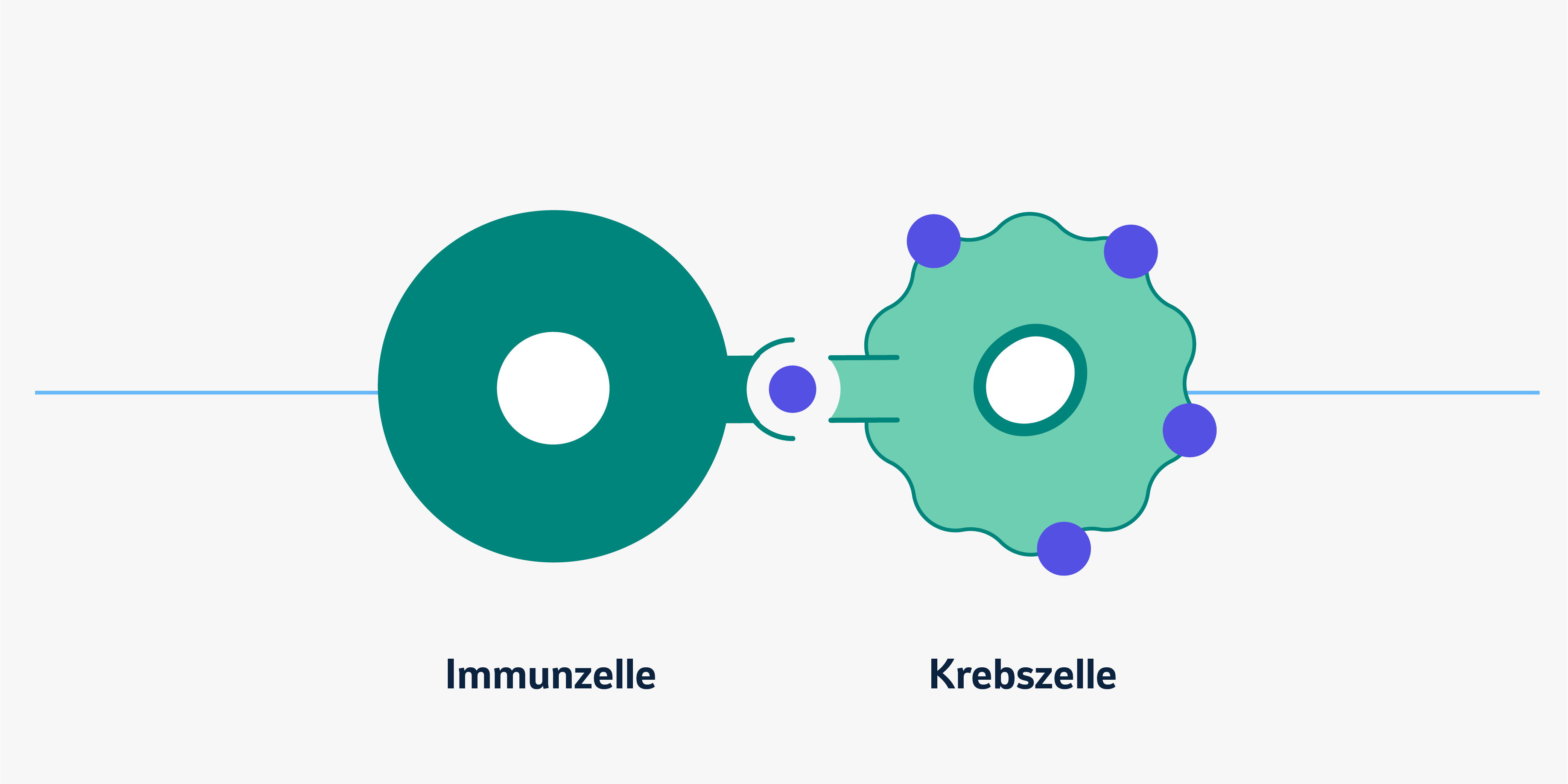
Die INT werden zurzeit in Studien erforscht. Die aktuellen Forschungsergebnisse deuten darauf hin, dass durch die INT Immunzellen so aktiviert werden könnten, dass sie die veränderten Neoantigene auf den Krebszellen der Patient:innen erkennen und so Krebszellen aufspüren und angreifen könnten. Da das Immunsystem über ein Gedächtnis verfügt, könnte die INT zu einer langfristigen, spezifischen Erkennung der Krebszellen führen und so das Risiko eines Rückfalls verringern.
Wie könnte eine individualisierte Neoantigentherapie für Patient:innen entstehen?

- Zuerst werden den Patient:innen Tumor- und Blutproben entnommen, um die individuellen genetischen Krebsmutationen (also die einzigartigen Neoantigene) zu identifizieren.
- Im Labor wird analysiert, welche Neoantigene in der Lage sein könnten, die Immunzellen der Patient:innen zu aktivieren.
- Daraufhin kann die INT, basierend auf Boten-Ribonukleinsäure (messenger ribonucleic acid, mRNA), hergestellt werden.
- Die hergestellte INT könnte dann den Patient:innen als Teil des Behandlungsplans verabreicht werden.
Aktuell wird die Sicherheit und Wirksamkeit der INT in Kombination mit anderen Krebstherapien in klinischen Studien erforscht. Bisher sind keine INTs zugelassen.
Referenz
- Krebsinformationsdienst des Deutschen Krebsforschungszentrums. Wie entsteht Krebs? (letzter Aufruf: Juli 2024)